Article – La coopération en imagerie médicale : des montages juridiques à foison pour autant de projets, comment s’y retrouver ?
Marine Gey-Coué, consultante du Centre de droit JuriSanté, CNEH
Article paru dans la revue Gestions hospitalières, n°601 – décembre 2020
A la lueur de deux jurisprudences du 10 juillet 2020, le Conseil d’Etat a remis sur le devant de la scène la problématique de l’organisation de l’imagerie médicale hospitalière. Les faits remontent à 2014 et 2015 et se rapportent dans un cas à des conventions signées entre un centre hospitalier et des radiologues libéraux, dans l’autre cas, à la constitution d’un groupement de coopération sanitaire (GCS) entre un centre hospitalier et un cabinet de radiologie sous forme de société. Dans les deux cas, l’hôpital a noué un partenariat avec des radiologues libéraux, mais l’organisation comme le vecteur juridique choisi n’étaient pas les mêmes. De nombreux autres vecteurs juridiques existent par ailleurs pour porter un projet de coopération en imagerie médicale : GIE, GHT et PMIM. Pourquoi tant d’outils ? Quels intérêts ? Quels enjeux ?
En France, l’imagerie médicale repose sur un système d’autorisations administratives pour certains équipements matériels lourds[1], notamment les scanner et IRM. Avant de pouvoir être installés sur des territoires définis et exploités par des acteurs de soins, ces équipements sont ainsi soumis à autorisation du directeur général de l’agence régionale de santé (DGARS)[2]. Cette organisation raréfie l’accès à ce type d’équipements et crée, par nature, une concurrence entre les acteurs qui sont titulaires ou non d’une telle autorisation. Ces équipements matériels lourds sont par ailleurs très coûteux et nécessitent des investissements financiers importants sur plusieurs années. L’évolution des technologies suppose en outre un renouvellement régulier de ces équipements. Enfin, la réalisation et l’interprétation des examens réalisés requièrent des compétences spécifiques et une spécialisation médicale idoine. Autant de caractéristiques qui, alliées aux problématiques de démographie médicale actuelle et à la situation financière de nombreux établissements de santé, font émerger de multiples enjeux pour l’hôpital en matière d’imagerie médicale.
I. Un enjeu d’optimisation des plateaux d’imagerie des établissements de santé
Si un établissement de santé dispose généralement d’un service d’imagerie médicale, l’utilisation du plateau technique afférent n’est pas toujours optimale car l’activité hospitalière n’est pas nécessairement suffisante pour couvrir l’ensemble des dépenses liées à ces équipements coûteux. Aussi, nombre d’établissements ouvrent leur plateau d’imagerie médicale à des médecins radiologues libéraux pour que ces derniers, moyennant une redevance au bénéfice de l’établissement, prennent en charge leur patientèle propre et bénéficient ainsi d’un accès à des équipements parfois rares.
Cette mise à disposition des équipements, mais également des locaux, des matériels, voire du personnel de l’établissement, au bénéfice des professionnels libéraux suppose un vecteur juridique formalisant l’organisation correspondante. Avant la loi de santé du 26 janvier 2016, il existait le contrat d’association aux missions de service public qui prévoyait pour les médecins et les autres professionnels de santé non hospitaliers la possibilité de recourir au plateau technique de l’hôpital afin d’en optimiser l’utilisation[3]. Ces dispositions légales n’ayant pas été reprises par la loi du 26 janvier 2016, le fondement juridique de ce contrat particulier a disparu. Rien n’empêche pour autant les établissements de santé, sous couvert du principe général de coopération avec d’autres acteurs visé à l’article L.6134-1 du code de la santé publique (CSP), d’engager des partenariats conventionnels relevant du principe de liberté contractuelle. Autrement dit, libre aux établissements de santé de signer avec des professionnels libéraux des contrats que l’on appellera désormais « conventions de co-utilisation du plateau d’imagerie » afin d’en optimiser l’utilisation.
Ce type de convention appelle toutefois le respect d’un certain nombre de règles juridiques et de procédures particulières dans la mesure où, d’une part, elle prodigue un avantage certain au co-contractant libéral bénéficiaire et, d’autre part, elle s’apparente à une convention d’occupation du domaine public lorsque le propriétaire du plateau d’imagerie est un établissement public de santé. En effet, il ressort d’une jurisprudence ancienne[4] que l’accès à un équipement matériel lourd confère d’importants avantages aux médecins radiologues qui en bénéficient et qu’à ce titre, par respect du principe d’égalité entre les médecins radiologues libéraux du territoire, le centre hospitalier en cause doit procéder « au recensement préalable des utilisateurs potentiels de l’appareil ».
L’accès d’un médecin radiologue libéral à un équipement d’imagerie appartenant à l’hôpital pour les besoins de son activité propre constitue en outre une occupation privative du domaine public qui requiert une autorisation, elle-même délivrée à l’issue d’une « procédure de sélection préalable présentant toutes les garanties d’impartialité et de transparence, et comportant des mesures de publicité permettant aux candidats potentiels de se manifester » (article L.2122-1-1 du code général de la propriété des personnes publiques – CG3P).
Toute occupation du domaine public donne par ailleurs lieu au paiement d’une redevance (article L.2125-1 du CG3P) qui « tient compte des avantages de toute nature procurés au titulaire de l’autorisation » (article L.2125-3 du CG3P). Les juges ont estimé que la redevance devait « être calculée non seulement en fonction de la valeur locative d’une propriété privée comparable à la dépendance du domaine public pour laquelle la permission est délivrée mais aussi, […] en fonction de l’avantage spécifique procuré par cette jouissance privative du domaine public »[5]. La notion « d’avantage économique spécifique procuré par la jouissance privative du domaine public » doit être prise en compte, en y intégrant notamment la perception de la rémunération des actes CCAM, le fait que l’exploitation de certains équipements reste soumise à une autorisation délivrée dans des conditions restrictives à une poignée seulement d’acteurs de santé sur un territoire, l’avantage en terme d’image que peut procurer à un médecin libéral la possibilité d’accéder à équipement hospitalier pour sa propre patientèle.
Dans l’arrêt du 10 juillet 2020, le Conseil d’Etat rappelle également l’importance de la prise en compte de l’équilibre général du contrat[6]. En l’espèce, des conventions d’utilisation de l’IRM et du scanner du Centre Hospitalier (CH) avaient été signées avec cinq radiologues libéraux puis résiliées par le CH au motif que la clause financière prévoyant un reversement aux médecins d’une quote-part du forfait technique versé à l’établissement pour les actes d’imagerie était dépourvue de contrepartie. Rappelant au passage les différentes charges couvertes par le forfait technique, les juges ont estimé que le reversement d’une quote-part aux médecins radiologues pouvait se justifier si le montant n’était manifestement pas disproportionné au regard de l’ensemble des obligations contractuelles (en l’espèce, les radiologues libéraux mettaient à disposition du temps de secrétariat et assuraient la continuité de l’offre de soins pendant leurs vacations).
Enfin, en pratique, la convention de co-utilisation repose sur une répartition des plages d’accès pour les radiologues « publics » d’une part (vacations publiques) et pour les radiologues libéraux d’autre part (vacations privées). Cette répartition entraîne un circuit distinct de facturation des actes intellectuels, hors urgences, à l’assurance-maladie ainsi qu’une responsabilité médicale distincte. En effet, juridiquement, la relation existant entre le patient et le praticien dépend des conditions de sa prise en charge et des modalités de facturation des actes dont il bénéficie. La responsabilité médicale des radiologues libéraux peut ainsi être engagée pour les actes réalisés lors des vacations privées et celle de l’hôpital pour les actes réalisés lors des vacations publiques.
II. Un enjeu de partage du risque financier
Au-delà des problématiques d’optimisation des plateaux d’imagerie médicale, les équipements matériels lourds sont très coûteux et nécessitent des investissements financiers importants sur plusieurs années, avec une fréquence de renouvellement liée aux évolutions technologiques. Selon la stratégie de l’établissement de santé, le choix peut être fait de partager le risque financier avec ses partenaires libéraux en mutualisant à la fois les investissements et les dépenses d’exploitation des équipements. Cette mutualisation du risque financier s’accompagne généralement de la mutualisation de l’autorisation d’équipement matériel lourd et suppose à ce titre la création d’une entité juridique autonome.
C’est à ce stade que le groupement d’intérêt économique (GIE)[7] ou le groupement de coopération sanitaire (GCS)[8] trouvent leur intérêt. En tant que personne morale de droit privé pour l’un (GIE) et de droit public ou privé pour l’autre (GCS), ces deux groupements peuvent être titulaires d’autorisation(s) d’équipement matériel lourd et présentent l’avantage de pouvoir être constitués entre établissement de santé, public comme privé, et professionnels libéraux exerçant à titre individuel ou en société. L’un comme l’autre bénéficient d’un budget autonome et peuvent être employeurs, facilitant ainsi les projets de mutualisation de moyens humains et matériels (par exemple, mutualisation des manipulateurs en électroradiologie, des secrétariats, des locaux, des équipements, des consommables et autres matériels).
En pratique, à l’instar de la convention de co-utilisation, GIE et GCS mutualisant des moyens reposent également sur une répartition des plages d’accès (vacations publiques et vacations privées), entraînant un circuit de facturation et une responsabilité médicale distincts.
En revanche, si le GCS l’autorise, le GIE n’est pas habilité à exercer des missions de soins et ne permet donc pas aux radiologues libéraux de prendre en charge les patients hospitaliers, ni de participer à la permanence des soins.
III. Un enjeu de continuité des soins pour les établissements de santé
Il est à noter que les établissements publics de santé sont confrontés à d’importantes difficultés de recrutement de radiologues (taux de vacance des emplois statutaires élevé, nombreux départs à la retraite). Bien que les effectifs de radiologues aient augmenté ces dernières années d’environ 4 % (9 635 radiologues en 2018 contre 9 251 radiologues en 2015), le nombre de praticiens hospitaliers (PH) est resté globalement stable, au détriment d’une nouvelle catégorie de professionnels à exercice mixte (cf. Figure 1).
Lors des Journées Francophones de Radiologie du 4 juin 2019, la Société Française de Radiologie (SFR) relevait déjà que la démographie radiologique hospitalière en France était inquiétante et évoluait mal[9]. Les explications de ce défaut d’attractivité ? Différentiel de rémunération entre PH et libéraux, contraintes de l’urgence et de la permanence des soins, sous-effectif des équipes publiques, outils informatiques moins efficients, autonomie de gestion et de décision relative, etc.
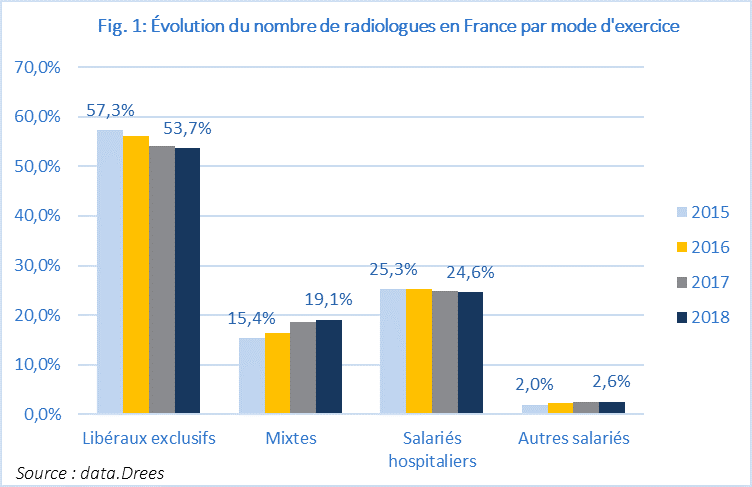
Selon la DREES, à l’origine des données, le développement du mode d’exercice mixte prend à la fois en compte les libéraux travaillant à l’hôpital et l’activité libérale des PH.
C’est donc un fait : certains établissements de santé ont besoin des radiologues libéraux pour assurer leurs activités d’imagerie et la prise en charge des patients hospitaliers. L’intervention de médecins libéraux à l’hôpital suppose le recours à des vecteurs juridiques le permettant :
– Le contrat d’exercice libéral
Conformément aux dispositions des articles L.6146-2 et R.6146-17 à R.6146-24 CSP, des médecins exerçant à titre libéral peuvent participer aux missions d’un établissement public de santé dans le cadre d’un contrat signé avec l’établissement. À ce titre, ils peuvent prendre en charge des patients de l’hôpital et participer à la permanence des soins.
Ce contrat implique le paiement d’une redevance obligatoire pour les actes réalisés. Les honoraires (secteur 1) sont alors minorés d’une redevance de 30 % pour la radiologie conventionnelle et de 60 % pour la radiologie interventionnelle[10].
Au titre de la permanence des soins, les radiologues libéraux touchent une indemnité forfaitaire non soumise à redevance[11].
– Le GCS de prestations médicales [12]
Sur le fondement de l’article L.6133-6 CSP, un GCS de moyens peut être constitué pour permettre les interventions communes de professionnels médicaux et non médicaux exerçant dans les établissements de santé membres du groupement ainsi que des professionnels libéraux membres du groupement. Ce montage permet aux radiologues libéraux de prendre en charge des patients de l’hôpital et de participer à la permanence des soins. Dans ce cadre, ils sont rémunérés par l’établissement sur la base des honoraires aux tarifs de ville (secteur 1) et peuvent percevoir une indemnité forfaitaire au titre de la permanence des soins.
– Le GCS de moyens titulaire de l’autorisation d’équipement matériel lourd
Conformément aux dispositions du 2° de l’article L.6133-1 CSP, un GCS peut être titulaire d’autorisation d’installation d’équipements matériels lourds. A ce titre, il touchera le forfait technique versé par l’assurance-maladie. Selon son objet, il pourra mutualiser le risque financier du partenariat, mutualiser des moyens humains et matériels, permettre des interventions communes des radiologues.
Notons toutefois que le GCS peut présenter un certain nombre d’inconvénients, tels qu’une lourdeur administrative de gestion (gouvernance propre, instance représentative du personnel) ou encore l’imposition du statut public pour un GCS composé d’un hôpital et de médecins libéraux[13], emportant l’application des règles juridiques publiques (gestion du personnel, comptabilité, gestion du patrimoine).
Quant à ses modalités de création, le second arrêt du Conseil d’Etat du 10 juillet 2020[14] est venu préciser qu’une convention constitutive de GCS ne peut être regardée comme un marché public, dans la mesure où son objet n’est pas l’acquisition de biens, travaux ou prestations de services, quand bien même le GCS a pour but d’organiser une permanence pour l’analyse des examens radiologiques et fait suite à des conventions de télé-radiologie antérieures. Cette décision vient enfin confirmer l’interprétation selon laquelle la coopération est bel et bien distincte d’un marché public et qu’elle s’exonère des procédures de mise en concurrence et de publicité définies par le code de la commande publique.
IV. L’enjeu du territoire
Pour finir, le projet de coopération en imagerie médicale doit bien évidemment prendre en compte son environnement territorial et, concernant les établissements publics de santé, intégrer la politique menée au niveau de leur groupement hospitalier de territoire (GHT)[15]. D’une part, la convention constitutive de ce dernier définit un projet médical partagé, incluant un projet d’imagerie. D’autre part, au titre des mutualisations, les établissements parties au GHT ont normalement organisé en commun les activités d’imagerie diagnostique et interventionnelle. Or, l’« organisation en commun » est un terme générique, qui ouvre des acceptions juridiques très larges, allant de la simple coordination des activités respectives, jusqu’à leur fusion complète. Dans certains GHT, on a pu ainsi voir se créer des équipes de radiologues publics, portées par une fédération médicale interhospitalière (FMIH)[16].
D’autres organisations territoriales s’appuient sur la création de Plateaux Mutualisés d’Imagerie Médicale (PMIM)[17], dispositif distinct des GHT mais qui doit néanmoins s’articuler avec eux. On retiendra essentiellement qu’un PMIM repose sur une autorisation sanitaire spécifique de l’ARS, délivrée pour 5 ans, permettant la création de plateaux mutualisés d’imagerie médicale impliquant au moins un établissement de santé et comportant plusieurs équipements matériels lourds d’imagerie diagnostique différents, des équipements d’imagerie interventionnelle ou tout autre équipement d’imagerie médicale. Le projet de coopération portant le PMIM doit prévoir les modalités d’organisation de la permanence des soins en imagerie dans les établissements de santé.
Les principaux intérêts du PMIM résident à ce jour dans :
- > La construction d’un projet d’imagerie formalisé et structuré, entre partenaires publics et privés, intégrant en particulier la permanence des soins ;
- > La possibilité de déroger aux règles de rémunération des radiologues, qu’ils soient salariés (praticiens hospitaliers ou de droit privé) ou libéraux.
Toutefois, même si les textes parlent d’une demande des professionnels, l’initiative de la création des PMIM tend à relever de l’ARS, à travers le lancement d’un appel à projets, et peu d’appels à projets ont été lancés à ce jour.
Cet inventaire (non exhaustif !) des enjeux de la coopération en imagerie médicale et des vecteurs juridiques susceptibles de formaliser des projets communs pousse à s’interroger sur les raisons d’une telle profusion d’outils, qui présentent des caractéristiques propres et obéissent à un cadre juridique spécifique, affichant chacun des avantages et des limites, voire des inconvénients. La véritable question consiste à déterminer celui qui sera le plus adapté à son propre projet de coopération en imagerie médicale. C’est l’objectif mais également toute la difficulté de qualifier correctement, d’un point de vue juridique, le projet mené avec ses partenaires, d’en déterminer toutes les composantes pour mesurer les éventuels risques juridiques et sécuriser le partenariat dans sa globalité.
[1] Article R.6122-26 du code de la santé publique (CSP)
[2] Cf. droit des autorisations sanitaires, articles L.6122-1 et suivants et R.6122-23 et suivants du CSP
[3] Cf. ancien article L.6112-4 CSP, antérieur à la loi n°2016-41 du 26 janvier 2016 de modernisation de notre système de santé
[4] Conseil d’Etat, 4 / 1 SSR, du 13 octobre 1989, N° 74518,
[5] Conseil d’Etat, 21 mars 2003, SIPPEREC, n° 189191
[6] Conseil d’Etat, 7ème et 2ème chambres réunies, du 10 juillet 2020, n°432336, 432341, 432342, 432344, 432345
[7] Cf. articles L.251-1 et suivants et articles R.251-1 et suivants du code de commerce
[8] Cf. articles L.6133-1 et suivants et R.6133-1 et suivants du CSP
[9] « Démographie médicale radiologique en France », Pr Louis Boyer – CHU de Clermont Ferrand, Journées Francophones de Radiologie du 4 juin 2019 à Nîmes
[10] Cf. arrêté du 28 mars 2011 relatif à la redevance prévue à l’article R. 6146-21 du code de la santé publique
[11] Cf. arrêté du 16 janvier 2012 relatif aux montants et aux conditions de versement de l’indemnité forfaitaire aux médecins libéraux participant à la mission de permanence des soins en établissement de santé
[12] Cf. 3° de l’article L. 6133-1, articles L.6133-6, R.6133-10 et R.6133-11 CSP
[13] Art. L.6133-3 CSP : I-1° « Le groupement de coopération sanitaire de moyens est une personne morale de droit public lorsqu’il est constitué […] par des personnes de droit public et des personnes physiques ou morales exerçant une profession de santé à titre libéral. »
[14] Conseil d’Etat, 7ème et 2ème chambres réunies, du 10 juillet 2020, N°427782
[15] Cf. articles L.6132-1 et suivants et R.6132-1 et suivants du CSP
[16] Cf. article L.6135-1 du CSP
[17] Cf. article L.6122-15 CSP


